Что такое остеомиелит верхней челюсти и как его лечить?
Остеомиелит челюстей — инфекционно-аллергический процесс, развивающийся в кости и костном мозге челюстно-лицевой области под воздействием различных факторов.
Патология характеризуется формированием гнойного очага с последующим образованием участков некроза, как в пораженной зоне, так и в окружающих ее тканях.
Из-за анатомо-физиологических особенностей костной ткани в большинстве случаев наблюдается поражение нижней челюсти. Остеомиелит верхней челюсти встречается только у 15% больных.
Общие представления о заболевании
Спровоцировать развитие остеомиелита могут все типы патогенных возбудителей.Многолетние бактериологические исследования помогли установить, что поражение костной ткани вызывается преимущественно различными видами кокковой флоры (золотистый и белый стафилококк, стрептококки), палочковидными формами (синегнойная и кишечная палочка) — нередко в сочетании с гнилостными бактериями.
При диагностировании у пациента остеомиелита в ходе лабораторного обследования в патологическом материале обнаруживают одновременно 5 и более патогенных видов микроорганизмов.
Заболевание может развиваться у пациентов всех возрастных категорий, однако, чаще всего остеомиелитический процесс формируется у лиц 20-40 лет, преимущественно у мужчин.
Причины развития заболевания
Запуск патологических процессов в структуре костной ткани провоцирует внедрение в нее болезнетворной микрофлоры. При этом решающее значение имеет общее состояние организма — развитию остеомиелита способствует одновременное с заражением кости, ослабление иммунитета.
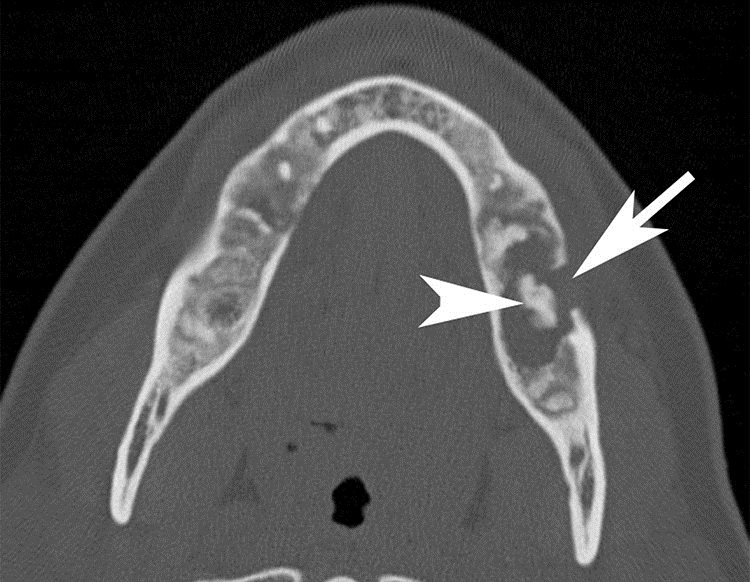
Выделяют несколько путей проникновения патогенной флоры в кости челюстно-лицевого отдела:
- через кариозные полости в зубах;
- с током лимфы и крови из очагов острого или хронического воспаления;
- после различных травм кости челюстно-лицевого отдела.
Классификация заболевания
 Существует много способов систематизации патологического процесса.
Существует много способов систематизации патологического процесса.
Критериями для классификации остеомиелита верхней челюсти служат:
- причина воспалительного процесса (этиология);
- клиническая картина развития заболевания;
- рентгенологическая картина патологического процесса;
- путь проникновения патогенной микрофлоры.
По этиологии различают остеомиелит верхней челюсти:
- Неспецифический — при бактериологическом исследовании диагностического материала выявляют условно-патогенную микрофлору, присутствующую на слизистых оболочках и коже каждого человека постоянно (стафилококки, стрептококки).
- Специфический — в очаге воспаления преобладает флора, вызывающая развитие туберкулезного, сифилитического, бруцеллезного процессов.
По характеру развития заболевания выделяют 3 стадии:
- Острая — ярко выраженные клинические проявления остеомиелита верхней челюсти возникают после инфекционных заболеваний (грипп, ангина, ОРВИ и др.), на фоне общего снижения защитных механизмов в следствии переутомления, переохлаждения или эмоциональных перегрузок, а также как результат аллергических реакций.
- Подострая (переходная) — наступает после острой стадии, продолжается до 14 дней, характеризуется постепенной стабилизацией воспалительного процесса и нормализацией самочувствия. В большинстве случаев выделить эту стадию не удается, поскольку она переходит в хроническую фазу без выраженных клинических признаков.
- Хроническая — признаки остеомиелита практически исчезают, общее состояние нормализуется. Иногда человек может отмечать появление кратковременных болевых ощущений в момент жевания. Продолжительность этой стадии — от 4 недель до нескольких лет. По мере усугубления патологического процесса происходит разрушение структуры кости и увеличение размеров гнойного очага за счет распространения на окружающие ткани.
По клинико-рентгенологическим изменениям выделяют 3 формы заболевания:
- Продуктивная — без образования участков некроза, свободно располагающихся среди живых тканей (секвестров).
- Деструктивная — с образованием секвестров.
- Смешанная.
По способу проникновения возбудителя различают остеомиелит верхней челюсти:
- Одонтогенный — диагностируется в 75-80% случаев. Развивается как осложнение заболеваний зубов (глубокий кариес, пульпит, периодонтит, стоматит). Через причинный зуб инфекционный агент попадает в корневой канал, откуда распространяется на ткань челюсти.
- Травматический — частота выявления составляет 11%. Формируется в результате инфицирования структуры кости из-за прямого ее повреждения при ранениях или переломах. Также может возникнуть после неправильно проведенной операции удаления зуба.
- Гематогенный — встречается в 9% случаев. Патогенная микрофлора распространяется с током крови и лимфы из очагов воспаления, расположенных в других отделах организма.
- Лучевой — развивается на фоне прогрессирования злокачественных онкологических процессов. Может возникнуть как осложнение после проведения курса химиотерапевтической или лучевой терапии.
Симптомы и лечение остеомиелита верхней челюсти
 В острой фазе развития заболевания происходит резкое ухудшение самочувствия — внезапное повышение температуры тела более 380, озноб, общая слабость, нарушение аппетита и сна.
В острой фазе развития заболевания происходит резкое ухудшение самочувствия — внезапное повышение температуры тела более 380, озноб, общая слабость, нарушение аппетита и сна.
В области причинного зуба отмечается резкая болезненность, отек и покраснение десны.
Из десневых карманов выделяется гнойное содержимое, изо рта исходит зловонный запах. При постановке диагноза стоматолог учитывает данные сбора анамнеза, результаты рентгенологического и лабораторного обследования.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Лечение остеомиелита верхней челюсти подразумевает комплексный подход:
- устранение гнойного очага — удаление причинного зуба, хирургическая обработка ран при травмах челюсти;
- медикаментозная терапия — назначают антибиотики, иммуномодуляторы, дезинтоксикационные средства;
- лечебное шинирование подвижных зубов.
Для ускорения процессов выздоровления дополнительно назначается курс физиотерапевтических процедур (УВЧ, магнитотерапия).
При наличии секвестр их удаляют в условиях стационара, после чего в образованную полость помещают остеопластические материалы направленного действия, содержащие антибиотики.
Прогноз и профилактика
 В случае своевременного выявления и адекватной терапии остеомиелита верхней челюсти — наступает полное выздоровление.
В случае своевременного выявления и адекватной терапии остеомиелита верхней челюсти — наступает полное выздоровление.
Если пациент длительное время игнорирует патологические симптомы, у него могут развиться опасные для жизни осложнения — менингит, менингоэнцефалит, абсцесс мозга.
Предотвратить развитие остеомиелита верхней челюсти помогает регулярное проведение профилактических осмотров у стоматолога и своевременная санация ротовой полости. Дополнительным профилактическим фактором является укрепление защитных сил организма — закаливание, рациональное питание, нормализация режимов труда и отдыха.
